Zaburzenie obsesyjno-kompulsywne, znane szerzej jako OCD (od angielskiego Obsessive-Compulsive Disorder) lub nerwica natręctw, to znacznie więcej niż tylko nadmierna dbałość o porządek czy pedantyzm. To złożone zaburzenie psychiczne, które potrafi znacząco utrudnić codzienne funkcjonowanie, a jego zrozumienie jest kluczowe zarówno dla osób, które podejrzewają u siebie lub u bliskich jego objawy, jak i dla szerzenia świadomości o tym często niezrozumianym problemie.
Zaburzenie obsesyjno-kompulsywne (OCD) to nie tylko nadmierna dbałość o porządek, ale złożona choroba wymagająca zrozumienia i wsparcia.
- OCD to zaburzenie psychiczne charakteryzujące się natrętnymi myślami (obsesjami) i/lub przymusowymi czynnościami (kompulsjami).
- Obsesje to niechciane myśli, obrazy lub impulsy wywołujące silny lęk i dyskomfort.
- Kompulsje to powtarzalne zachowania lub akty mentalne wykonywane w celu zredukowania lęku lub zapobieżenia wyimaginowanej katastrofie.
- Dotyka około 2-3% populacji, rozpoczyna się najczęściej w okresie dojrzewania lub wczesnej dorosłości.
- Nieleczone OCD może znacząco pogorszyć funkcjonowanie w życiu zawodowym, społecznym i rodzinnym.
- Skuteczne leczenie obejmuje psychoterapię (zwłaszcza terapię poznawczo-behawioralną z ekspozycją i powstrzymaniem reakcji ERP) oraz farmakoterapię (SSRI).

Zaburzenie obsesyjno-kompulsywne (OCD) co to właściwie znaczy?
Dlaczego zwykłe dbanie o porządek to nie to samo co nerwica natręctw?
Wielu z nas lubi porządek, ma swoje nawyki czy rytuały, które pomagają nam w codziennym życiu. To naturalne i zdrowe. Jednak w przypadku zaburzenia obsesyjno-kompulsywnego, czyli nerwicy natręctw, mówimy o czymś zupełnie innym. Tutaj myśli i czynności stają się natrętne, przymusowe i wywołują ogromny dyskomfort, lęk lub wręcz panikę. Nie są to świadome wybory, lecz wewnętrzny przymus, który pochłania ogromne ilości czasu i energii, znacząco utrudniając codzienne funkcjonowanie w pracy, szkole czy relacjach z bliskimi. To nie jest kwestia wyboru, a walka z własnym umysłem, która bez odpowiedniego wsparcia jest niezwykle wyczerpująca.
Krótka definicja, która rozjaśni Ci kluczowe pojęcia
Zaburzenie obsesyjno-kompulsywne (OCD), znane również jako nerwica natręctw, to zaburzenie psychiczne charakteryzujące się występowaniem natrętnych myśli (obsesji) i/lub przymusowych czynności (kompulsji). Szacuje się, że dotyka ono około 2-3% populacji, co oznacza, że w Polsce może na nie cierpieć nawet kilkaset tysięcy osób. Najczęściej objawy pojawiają się w okresie dojrzewania lub wczesnej dorosłości, choć mogą wystąpić w każdym wieku.
Kluczowe dla zrozumienia OCD są dwa pojęcia:
- Obsesje to uporczywe, niechciane myśli, obrazy lub impulsy, które pojawiają się wbrew woli i wywołują silny lęk, niepokój, obrzydzenie lub poczucie winy. Osoba z OCD często zdaje sobie sprawę z ich irracjonalności, ale nie jest w stanie ich kontrolować.
- Kompulsje to powtarzalne zachowania (np. mycie rąk, sprawdzanie, układanie) lub akty mentalne (np. modlitwa, liczenie, powtarzanie słów), które osoba czuje się zmuszona wykonywać w odpowiedzi na obsesję. Ich celem jest zredukowanie lęku wywołanego obsesją lub zapobieżenie wyimaginowanej katastrofie, choć w rzeczywistości nie mają z nią logicznego związku.
Jak OCD wpływa na codzienne życie i dlaczego nie wolno go ignorować?
Nieleczone zaburzenie obsesyjno-kompulsywne może mieć druzgocący wpływ na wszystkie aspekty życia. Czasochłonne rytuały i paraliżujący lęk mogą uniemożliwić normalną aktywność pójście do pracy, spotkanie ze znajomymi, a nawet wyjście z domu staje się wyzwaniem. Widziałam, jak osoby z OCD rezygnowały z kariery, izolowały się społecznie, a ich relacje rodzinne cierpiały z powodu niezrozumienia i frustracji. Jako ekspertka wiem, że ignorowanie objawów prowadzi do znacznego pogorszenia jakości życia, a w skrajnych przypadkach może skutkować depresją, a nawet myślami samobójczymi. Dlatego tak ważne jest, aby nie bagatelizować tego problemu i szukać profesjonalnej pomocy.
Obsesje i kompulsje jak je rozpoznać?
Myśli, które nie dają spokoju czym są obsesje i jakie przybierają formy?
Obsesje to coś więcej niż zwykłe zmartwienia. To uporczywe, natrętne myśli, obrazy lub impulsy, które wdzierają się do umysłu wbrew woli i są niezwykle trudne do zignorowania. Często są one sprzeczne z wartościami i przekonaniami osoby, co dodatkowo potęguje lęk i poczucie winy. Mogą dotyczyć niemal każdej sfery życia, przybierając różnorodne, czasem bardzo zaskakujące formy. Kluczowe jest to, że wywołują one silny dyskomfort, a próby ich stłumienia zazwyczaj przynoszą odwrotny skutek, sprawiając, że stają się jeszcze bardziej natarczywe.
Przykłady natrętnych myśli, które mogą Cię zaskoczyć
- Lęk przed brudem i zanieczyszczeniem: Uporczywe myśli o zarazkach, bakteriach, chemikaliach, brudzie, które prowadzą do panicznego strachu przed kontaktem z nimi.
- Potrzeba symetrii i porządku: Natrętne przekonanie, że wszystko musi być ułożone w idealny, symetryczny sposób, a nawet najmniejsze odstępstwo wywołuje ogromny niepokój.
- Natrętne myśli o charakterze agresywnym, bluźnierczym lub seksualnym: Myśli o zrobieniu komuś krzywdy, o wypowiedzeniu wulgaryzmów w miejscu publicznym, o nieodpowiednich zachowaniach seksualnych. Są one przerażające dla osoby z OCD, która obawia się, że mogłaby je zrealizować, choć w rzeczywistości nigdy tego nie zrobi.
- Obsesje związane z wątpliwościami i potrzebą upewniania się: Ciągłe zastanawianie się, czy coś zostało zrobione prawidłowo (np. czy drzwi są zamknięte, czy żelazko wyłączone), co prowadzi do wielokrotnego sprawdzania.
Rytuały, które mają przynieść ulgę na czym dokładnie polegają kompulsje?
Kompulsje to z kolei reakcja na obsesje. Są to powtarzalne zachowania lub akty mentalne, które osoba czuje się zmuszona wykonywać w celu zredukowania lęku wywołanego obsesją lub zapobieżenia jakiejś wyimaginowanej katastrofie. Mogą to być widoczne dla otoczenia czynności, takie jak kompulsyjne mycie rąk, wielokrotne sprawdzanie zamków, układanie przedmiotów, ale także niewidoczne, mentalne rytuały, np. modlitwy, liczenie w myślach, powtarzanie "dobrych" słów, aby "unieważnić" "złe" myśli. Choć na chwilę przynoszą ulgę, w dłuższej perspektywie jedynie wzmacniają błędne koło OCD.
Jak rozpoznać błędne koło OCD w praktyce? Mechanizm lęku i chwilowej ulgi
Mechanizm OCD można porównać do błędnego koła, z którego trudno się wydostać bez pomocy. Zaczyna się od obsesji natrętnej myśli, obrazu czy impulsu, który wywołuje silny lęk lub dyskomfort. Aby zredukować ten nieprzyjemny stan, osoba wykonuje kompulsję. Ta czynność przynosi jej chwilową ulgę, co jest dla mózgu nagrodą i wzmocnieniem. Problem polega na tym, że ta ulga jest tylko pozorna i krótkotrwała. W rzeczywistości, wykonując kompulsję, osoba uczy swój mózg, że obsesja jest realnym zagrożeniem, a kompulsja jest jedynym sposobem na jego uniknięcie. W ten sposób błędne koło się zacieśnia, a obsesje i kompulsje stają się coraz silniejsze i bardziej czasochłonne. Moim zadaniem jako terapeutki jest pomóc pacjentom przerwać ten cykl.
Różnorodne oblicza OCD więcej niż stereotypy
Lęk przed brudem i zakażeniem: kiedy higiena staje się więzieniem?
Jednym z najbardziej rozpoznawalnych, choć często stereotypowo postrzeganych, rodzajów OCD jest lęk przed brudem i zakażeniem. Osoby dotknięte tym problemem doświadczają uporczywych obsesji dotyczących zarazków, bakterii, wirusów, chemikaliów czy innych zanieczyszczeń. Wywołuje to u nich paniczny strach przed kontaktem z potencjalnie skażonymi przedmiotami lub powierzchniami. W odpowiedzi na ten lęk pojawiają się kompulsje, takie jak kompulsyjne, wielokrotne mycie rąk (aż do podrażnień skóry), obsesyjne sprzątanie, dezynfekowanie wszystkiego wokół, a także unikanie dotykania klamek, poręczy czy innych przedmiotów w miejscach publicznych. Higiena, zamiast być źródłem komfortu, staje się więzieniem, a życie codzienne jest naznaczone ciągłym strachem i rytuałami.
Potrzeba symetrii i perfekcjonizmu: gdy wszystko musi być "idealnie"
Dla niektórych osób z OCD świat musi być idealnie uporządkowany i symetryczny. Obsesje dotyczące symetrii, porządku, precyzji czy "właściwego" ułożenia przedmiotów dominują w ich umyśle. Nawet najmniejsze odstępstwo od wyobrażonego ideału wywołuje ogromny niepokój i dyskomfort. W rezultacie pojawiają się kompulsje, takie jak przymusowe układanie przedmiotów w określony, często bardzo precyzyjny sposób, powtarzanie czynności (np. otwieranie i zamykanie szuflady, dopóki nie poczuje się, że jest "idealnie") lub ciągłe sprawdzanie, czy wszystko jest na swoim miejscu. Ten nieustanny dążenie do perfekcji jest niezwykle wyczerpujące i pochłania ogromne ilości czasu, utrudniając skupienie się na innych aspektach życia.
Tabu, o którym nikt nie mówi: natrętne myśli o agresji, seksie i religii
To jedna z najbardziej bolesnych i wstydliwych form OCD, o której rzadko się mówi. Osoby dotknięte tym typem zaburzenia doświadczają natrętnych myśli o charakterze agresywnym (np. skrzywdzenie kogoś bliskiego), bluźnierczym (np. obrażanie świętości) lub seksualnym (np. myśli pedofilskie, kazirodcze). Są to myśli absolutnie sprzeczne z ich wartościami i moralnością, co wywołuje u nich ogromny lęk, poczucie winy i wstydu. Boją się, że mogłyby te myśli zrealizować, choć w rzeczywistości nigdy tego nie zrobią. Kompulsje w tym przypadku często mają charakter mentalny mogą to być modlitwy, powtarzanie "dobrych" słów, aby "unieważnić" "złe" myśli, unikanie pewnych sytuacji czy osób, a nawet samookaleczenia w celu "ukarania się" za te myśli. To niezwykle trudne doświadczenie, które wymaga empatii i profesjonalnego wsparcia.
Sprawdzanie, liczenie, powtarzanie: rytuały, które kradną czas i energię
Obsesje związane z wątpliwościami i potrzebą upewniania się są bardzo powszechne. Osoby z OCD mogą być dręczone natrętną myślą, że zapomniały zamknąć drzwi, wyłączyć żelazko, zgasić światło, lub że źle wykonały jakąś czynność. W odpowiedzi na te obsesje pojawiają się kompulsje w postaci wielokrotnego sprawdzania wracanie do domu, aby upewnić się, że kuchenka jest wyłączona, sprawdzanie zamków dziesiątki razy, czy też wielokrotne czytanie wiadomości, zanim zostanie wysłana. Inne formy to kompulsyjne liczenie (np. schodów, płytek) lub powtarzanie pewnych czynności do momentu, aż poczuje się "właściwie". Te rytuały kradną ogromne ilości czasu i energii, paraliżując codzienne życie i uniemożliwiając skupienie się na czymkolwiek innym.
Patologiczne zbieractwo (syllogomania): emocjonalny związek z przedmiotami
Patologiczne zbieractwo, znane również jako syllogomania, jest formą OCD, która charakteryzuje się gromadzeniem niepotrzebnych przedmiotów i niemożnością ich wyrzucenia. Osoby cierpiące na to zaburzenie odczuwają silny lęk i dyskomfort na myśl o pozbyciu się jakiejkolwiek rzeczy, nawet jeśli jest ona bezwartościowa lub zepsuta. Często wiąże się to z przekonaniem, że przedmiot może się kiedyś przydać, że ma wartość sentymentalną, lub że wyrzucenie go spowoduje jakąś katastrofę. W rezultacie domy osób z syllogomanią stają się zagracone do tego stopnia, że utrudnia to normalne funkcjonowanie, a nawet zagraża bezpieczeństwu. To zaburzenie jest często mylone z bałaganiarstwem, ale jego podłoże jest znacznie głębsze i wymaga specjalistycznej interwencji.
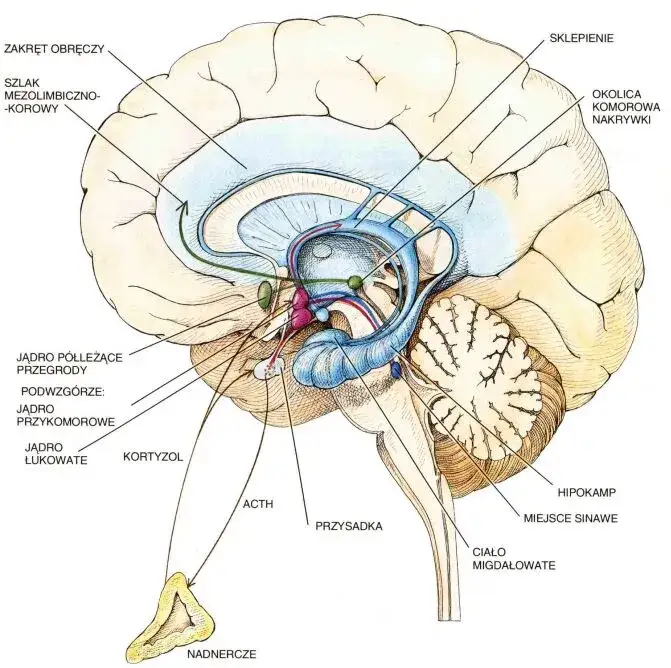
Skąd bierze się OCD? Złożone przyczyny zaburzenia
Czy nerwicę natręctw można odziedziczyć? Rola genetyki
Pytanie o to, czy OCD jest dziedziczne, jest bardzo częste i zasadne. Badania naukowe wyraźnie wskazują, że czynniki genetyczne odgrywają istotną rolę w rozwoju zaburzenia obsesyjno-kompulsywnego. Obserwuje się, że OCD występuje częściej w rodzinach, co sugeruje genetyczną predyspozycję. Nie oznacza to jednak, że jeśli ktoś w rodzinie cierpi na OCD, to my również na pewno zachorujemy. Genetyka tworzy jedynie podatność, a to, czy zaburzenie się ujawni, zależy od interakcji z innymi czynnikami, takimi jak środowisko czy doświadczenia życiowe. To złożony mechanizm, który wciąż jest przedmiotem intensywnych badań.
Co dzieje się w mózgu osoby z OCD? Wpływ neurobiologii
Z perspektywy neurobiologii, OCD jest związane z pewnymi dysfunkcjami w funkcjonowaniu mózgu. Kluczową rolę odgrywają tu neuroprzekaźniki, zwłaszcza serotonina. Uważa się, że nieprawidłowości w jej przekaźnictwie mogą przyczyniać się do pojawienia się objawów OCD. Ponadto, badania obrazowe mózgu wykazały nieprawidłowości w działaniu określonych obszarów, takich jak kora oczodołowo-czołowa, jądro ogoniaste oraz wzgórze. Te struktury są zaangażowane w procesy regulacji emocji, podejmowania decyzji i kontroli impulsów. Ich dysfunkcja może prowadzić do trudności w hamowaniu natrętnych myśli i przymusowych zachowań, co jest charakterystyczne dla OCD.Jak stres, trauma i czynniki środowiskowe mogą aktywować objawy?
Choć genetyka i neurobiologia tworzą podatność, czynniki psychospołeczne często odgrywają rolę "wyzwalaczy" lub podtrzymujących objawy. Stresujące wydarzenia życiowe, takie jak utrata pracy, rozstanie, poważna choroba czy śmierć bliskiej osoby, mogą znacząco nasilić objawy OCD lub przyczynić się do ich pierwszego pojawienia się. Podobnie, traumy z przeszłości, zwłaszcza te z dzieciństwa, mogą zwiększać ryzyko rozwoju zaburzenia. Czynniki wychowawcze, takie jak nadmierna kontrola rodzicielska, perfekcjonizm czy brak poczucia bezpieczeństwa, również mogą mieć wpływ. Wyuczone wzorce reagowania na lęk poprzez unikanie lub rytuały również wzmacniają błędne koło OCD. Zawsze podkreślam, że to złożona interakcja wielu czynników, a nie jedna, prosta przyczyna.
Kiedy lęk staje się problemem? Diagnoza OCD w Polsce
Jak odróżnić dziwactwo i zły nawyk od realnego zaburzenia?
To bardzo ważne pytanie. Wiele osób zastanawia się, czy ich nawyki, przyzwyczajenia czy nawet pewne "dziwactwa" to już OCD. Kluczowe jest odróżnienie codziennych zachowań od objawów zaburzenia. O OCD świadczy kilka elementów: po pierwsze, natrętność myśli i przymusowość czynności nie są to wybory, lecz wewnętrzny przymus. Po drugie, znaczny dyskomfort, lęk lub cierpienie, które towarzyszą tym myślom i rytuałom. Po trzecie, czasochłonność objawy pochłaniają co najmniej godzinę dziennie. I wreszcie, co najważniejsze, istotne zaburzenie funkcjonowania w życiu codziennym w pracy, szkole, relacjach społecznych czy rodzinnych. Jeśli te kryteria są spełnione, to znak, że lęk stał się problemem i warto szukać pomocy.
Do kogo zwrócić się po pomoc? Psychiatra, psycholog, a może psychoterapeuta?
W przypadku podejrzenia zaburzenia obsesyjno-kompulsywnego pierwszą osobą, do której należy się zwrócić, jest lekarz psychiatra. To on jest uprawniony do postawienia diagnozy i, jeśli to konieczne, przepisania farmakoterapii. Psycholog może przeprowadzić wstępną ocenę i skierować do psychiatry, a także wspierać w procesie terapii. Psychoterapeuta, szczególnie specjalizujący się w terapii poznawczo-behawioralnej, jest kluczową postacią w leczeniu OCD, prowadząc sesje terapeutyczne. Często najlepsze efekty przynosi współpraca tych specjalistów psychiatra stawia diagnozę i monitoruje leczenie farmakologiczne, a psychoterapeuta prowadzi terapię.
Jak wygląda profesjonalna diagnoza OCD krok po kroku?
Profesjonalna diagnoza OCD w Polsce jest stawiana przez lekarza psychiatrę. Proces ten zazwyczaj obejmuje kilka etapów:- Szczegółowy wywiad kliniczny: Psychiatra przeprowadza rozmowę z pacjentem, pytając o rodzaj i nasilenie objawów, ich wpływ na codzienne życie, historię choroby psychicznej w rodzinie oraz inne istotne informacje medyczne i życiowe.
- Ocena kryteriów diagnostycznych: Lekarz opiera się na międzynarodowych kryteriach klasyfikacji chorób, takich jak ICD-11 (Międzynarodowa Statystyczna Klasyfikacja Chorób i Problemów Zdrowotnych). Kryteria te precyzyjnie określają, jakie objawy i przez jaki czas muszą występować, aby można było zdiagnozować OCD.
- Wykluczenie innych zaburzeń: Psychiatra upewnia się, że objawy nie są spowodowane innym zaburzeniem psychicznym (np. zaburzeniem lękowym, depresją, psychozą) lub stanem medycznym.
- Plan leczenia: Po postawieniu diagnozy, lekarz wspólnie z pacjentem opracowuje indywidualny plan leczenia, który może obejmować psychoterapię, farmakoterapię lub połączenie obu metod.
Skuteczne metody leczenia OCD odzyskaj kontrolę
Terapia poznawczo-behawioralna (CBT): złoty standard w walce z natręctwami
W dziedzinie leczenia OCD, terapia poznawczo-behawioralna (CBT) jest uznawana za "złoty standard". To podejście terapeutyczne koncentruje się na identyfikowaniu i zmienianiu wzorców myślenia (poznawczych) oraz zachowań (behawioralnych), które podtrzymują zaburzenie. W przypadku OCD, CBT pomaga pacjentom zrozumieć mechanizm obsesji i kompulsji, a następnie uczy ich, jak stopniowo przełamywać błędne koło lęku i rytuałów. Jest to aktywna forma terapii, która wymaga zaangażowania i pracy ze strony pacjenta, ale jej skuteczność jest potwierdzona licznymi badaniami.Na czym polega ekspozycja z powstrzymaniem reakcji (ERP) i dlaczego jest tak skuteczna?
W ramach CBT, najskuteczniejszą techniką w leczeniu OCD jest ekspozycja z powstrzymaniem reakcji (ERP - Exposure and Response Prevention). Polega ona na stopniowym i kontrolowanym konfrontowaniu pacjenta z bodźcami wywołującymi lęk (ekspozycja), a jednocześnie powstrzymywaniu go od wykonania kompulsji (powstrzymanie reakcji). Na przykład, osoba z lękiem przed brudem jest proszona o dotknięcie "skażonego" przedmiotu, a następnie powstrzymuje się od umycia rąk. Celem jest nauczenie mózgu, że lęk z czasem samoistnie opada, nawet jeśli kompulsja nie zostanie wykonana, a wyimaginowana katastrofa nie następuje. To trudna, ale niezwykle skuteczna metoda, która pozwala przerwać błędne koło OCD i odzyskać kontrolę nad życiem. Jako terapeutka widzę, jak wiele odwagi wymaga od pacjentów, ale też jak spektakularne efekty przynosi.
Czy leki są konieczne? Rola farmakoterapii w procesie zdrowienia
Farmakoterapia odgrywa ważną rolę w leczeniu OCD, zwłaszcza w przypadkach o średnim i ciężkim nasileniu objawów. Najczęściej stosowane są leki z grupy selektywnych inhibitorów zwrotnego wychwytu serotoniny (SSRI), które pomagają regulować poziom serotoniny w mózgu. Leki te nie leczą OCD całkowicie, ale mogą znacząco zredukować nasilenie obsesji i kompulsji, co z kolei ułatwia pacjentowi zaangażowanie się w psychoterapię. W wielu przypadkach, połączenie farmakoterapii z psychoterapią (szczególnie ERP) przynosi najlepsze i najbardziej trwałe efekty. Decyzja o włączeniu leków zawsze powinna być podjęta wspólnie z lekarzem psychiatrą, który dobierze odpowiedni preparat i dawkę.
Jakie są rokowania i czy z OCD można całkowicie wyzdrowieć?
Chociaż "całkowite wyzdrowienie" z OCD może być trudne do zdefiniowania, rokowania w leczeniu tego zaburzenia są bardzo optymistyczne. Dzięki skutecznym terapiom, takim jak CBT z ERP oraz farmakoterapia, wiele osób znacząco redukuje objawy, odzyskuje kontrolę nad swoim życiem i jest w stanie prowadzić pełne i satysfakcjonujące życie. Nawet jeśli niektóre natrętne myśli czy tendencje do kompulsji mogą sporadycznie powracać, pacjenci uczą się, jak sobie z nimi radzić, zanim przejmą kontrolę. Kluczem jest wczesne rozpoznanie i konsekwentne podążanie ścieżką leczenia. Wierzę, że z odpowiednim wsparciem, każdy może nauczyć się żyć z OCD i nie pozwolić mu dominować nad swoim życiem.
Jak wspierać bliskich z OCD? Praktyczny przewodnik
Czego absolutnie nie mówić i nie robić, by nie pogorszyć sytuacji?
Wspieranie osoby z OCD jest wyzwaniem, ale kluczowe jest unikanie zachowań, które mogą pogorszyć sytuację. Oto kilka rzeczy, których absolutnie nie należy robić:
- Nie bagatelizuj problemu: Stwierdzenia typu "weź się w garść", "to tylko w twojej głowie" są krzywdzące i wzmagają poczucie winy.
- Nie krytykuj ani nie oceniaj: Komentarze o "dziwnych" zachowaniach czy "braku silnej woli" tylko pogłębiają wstyd i izolację.
- Nie zmuszaj do zaprzestania rytuałów siłą: To wywoła tylko większy lęk i opór. Zamiast tego, zachęć do pracy z terapeutą.
- Nie mów "wszystko będzie dobrze", jeśli nie wiesz, jak pomóc: Lepiej zaoferować realne wsparcie niż puste pocieszenie.
- Nie angażuj się w rytuały osoby z OCD: Pomaganie w kompulsjach (np. wielokrotne sprawdzanie zamków razem) tylko wzmacnia mechanizm zaburzenia.
Jak mądrze pomagać, nie uczestnicząc w rytuałach?
Mądre wsparcie polega na byciu oparciem, ale bez wzmacniania objawów. Oto jak możesz pomóc:
- Edukuj się: Zrozumienie natury OCD pomoże Ci być bardziej empatycznym i cierpliwym.
- Zachęcaj do szukania profesjonalnej pomocy: Delikatnie, ale konsekwentnie namawiaj do kontaktu z psychiatrą i psychoterapeutą. Oferuj pomoc w znalezieniu specjalisty.
- Oferuj wsparcie emocjonalne: Słuchaj bez oceniania, okazuj zrozumienie dla trudności, z jakimi zmaga się bliska osoba. Powiedz, że jesteś obok, niezależnie od wszystkiego.
- Ustalaj granice: Ważne jest, aby nie brać udziału w kompulsjach. Możesz powiedzieć: "Rozumiem, że się boisz, ale nie mogę ci pomóc w tym rytuale. Wierzę jednak, że terapeuta ci w tym pomoże."
- Skup się na wzmacnianiu zdrowych zachowań: Chwal i wspieraj każdy mały krok w kierunku przełamywania lęku i rezygnowania z kompulsji.
- Dbaj o siebie: Bycie opiekunem osoby z OCD jest wyczerpujące. Pamiętaj o własnym dobrostanie i szukaj wsparcia dla siebie.
Gdzie szukać wsparcia dla siebie jako opiekuna?
Opiekunowie osób z OCD często sami potrzebują wsparcia. To naturalne, że czujesz się zmęczony, sfrustrowany czy bezradny. Nie jesteś w tym sam/a. Warto poszukać pomocy w grupach wsparcia dla rodzin osób z zaburzeniami psychicznymi, gdzie możesz dzielić się doświadczeniami i uczyć się od innych. Indywidualne konsultacje z psychologiem również mogą pomóc Ci radzić sobie z własnymi emocjami i wypracować skuteczne strategie wsparcia, nie zapominając o sobie.
Życie z OCD jest możliwe podsumowanie i nadzieja
Kluczowe wnioski: co musisz zapamiętać o zaburzeniu obsesyjno-kompulsywnym?
- OCD to poważne zaburzenie psychiczne charakteryzujące się natrętnymi myślami (obsesjami) i przymusowymi czynnościami (kompulsjami), a nie zwykłe dziwactwo czy zły nawyk.
- Obsesje wywołują silny lęk, a kompulsje są próbą jego zredukowania, tworząc błędne koło, które z czasem się nasila.
- Objawy OCD są różnorodne i wykraczają poza stereotypy, obejmując lęk przed brudem, potrzebę symetrii, natrętne myśli agresywne czy seksualne, a także patologiczne zbieractwo.
- OCD jest uleczalne, a najskuteczniejsze metody to psychoterapia poznawczo-behawioralna (CBT) z ekspozycją i powstrzymaniem reakcji (ERP) oraz farmakoterapia (SSRI), często stosowane łącznie.
Przeczytaj również: Narcyzm: 9 objawów, które musisz znać. Jak wpływa na życie?
Przełamanie wstydu i tabu pierwszy krok do odzyskania kontroli nad życiem
Zaburzenie obsesyjno-kompulsywne to trudna choroba, która często wiąże się z ogromnym wstydem i poczuciem izolacji. Wiele osób cierpi w milczeniu, obawiając się niezrozumienia czy osądzenia. Moim przesłaniem jest jednak nadzieja: OCD jest zaburzeniem, które można skutecznie leczyć. Pierwszym i najważniejszym krokiem do odzyskania kontroli nad życiem jest przełamanie wstydu, zaakceptowanie problemu i odważne poszukanie profesjonalnej pomocy. Pamiętaj, że nie jesteś sam/a, a specjaliści są po to, by Ci pomóc. Dzięki odpowiedniej terapii i wsparciu, możesz znacząco poprawić jakość swojego życia i nauczyć się skutecznie radzić sobie z objawami OCD.

