Zaburzenia lipidowe cichy problem, który daje subtelne sygnały
- Zaburzenia lipidowe to nieprawidłowe stężenia cholesterolu i trójglicerydów we krwi, dotykające ponad 60% Polaków, często przebiegające bezobjawowo przez lata.
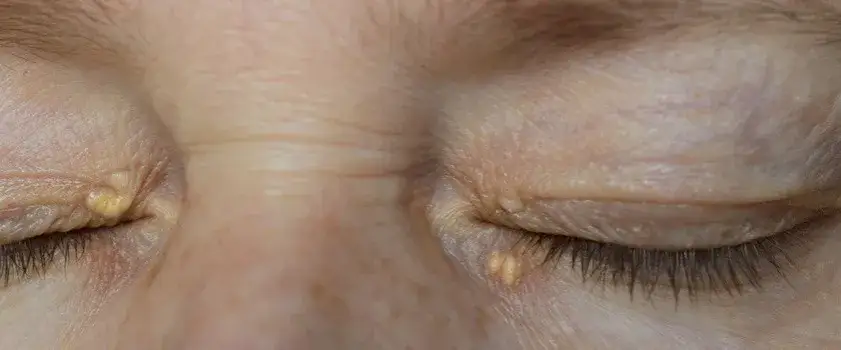
- Specyficzne, choć rzadkie objawy to żółtaki (żółte grudki na powiekach, ścięgnach) oraz rąbek starczy rogówki (biaława obwódka wokół tęczówki u młodszych osób).
- Niespecyficzne sygnały, takie jak ból w klatce piersiowej, ból nóg podczas chodzenia czy zmęczenie, często świadczą już o zaawansowanych powikłaniach miażdżycy.
- Kluczową diagnozę stawia się na podstawie lipidogramu, który mierzy cholesterol całkowity, LDL, HDL i trójglicerydy, a aktualne normy są istotne dla oceny ryzyka.
- Główne przyczyny to styl życia (dieta, brak ruchu), choroby współistniejące (cukrzyca, niedoczynność tarczycy) oraz predyspozycje genetyczne, prowadzące do miażdżycy, zawału serca czy udaru mózgu.
Zaburzenia lipidowe cichy problem milionów Polaków
Zaburzenia lipidowe, fachowo nazywane dyslipidemią, to nic innego jak nieprawidłowe stężenia tłuszczów we krwi. Mówiąc prościej, chodzi o sytuację, gdy poziom cholesterolu całkowitego, jego poszczególnych frakcji (LDL i HDL) oraz trójglicerydów odbiega od normy. Dlaczego to takie ważne? Ponieważ te niewidoczne gołym okiem zmiany, wykrywane jedynie w badaniach krwi, są jednym z głównych czynników ryzyka rozwoju chorób sercowo-naczyniowych.
Skala problemu w Polsce jest naprawdę zatrważająca. Szacuje się, że zaburzenia lipidowe dotyczą ponad 60-70% dorosłej populacji. Co więcej, są one najgorzej kontrolowanym czynnikiem ryzyka chorób sercowo-naczyniowych, co oznacza, że wiele osób nie wie o swoim problemie lub go bagatelizuje. To sprawia, że jako społeczeństwo jesteśmy narażeni na poważne konsekwencje zdrowotne.
Aby zrozumieć, co dzieje się w naszym organizmie, warto poznać podstawowe pojęcia. Cholesterol całkowity to suma wszystkich frakcji cholesterolu. W jego skład wchodzi tzw. cholesterol LDL (lipoproteiny o niskiej gęstości), często nazywany „złym” cholesterolem. Jego nadmiar sprzyja odkładaniu się blaszek miażdżycowych w tętnicach. Z kolei cholesterol HDL (lipoproteiny o wysokiej gęstości) to „dobry” cholesterol, który pomaga usuwać nadmiar cholesterolu z tkanek, chroniąc naczynia. Oprócz cholesterolu, w lipidogramie oznaczamy także trójglicerydy to inny rodzaj tłuszczów, które są głównym źródłem energii dla organizmu, ale ich zbyt wysokie stężenie również jest szkodliwe. Kluczowe jest utrzymanie odpowiednich proporcji i stężeń tych wszystkich składników, aby nasz układ krwionośny funkcjonował prawidłowo.
Napisz cytat: "Zaburzenia lipidowe przez wiele lat mogą nie dawać żadnych wyraźnych objawów, dlatego nazywane są 'cichym zabójcą'."
Czy Twoje ciało wysyła sygnały? Ukryte i widoczne objawy zaburzeń lipidowych
Jak wspomniałam, dyslipidemia jest podstępna, ponieważ przez długi czas może nie dawać żadnych objawów. To właśnie dlatego nazywamy ją „cichym zabójcą”. Kiedy w końcu pojawiają się symptomy, często świadczą one już o zaawansowanym stadium choroby i rozwijających się powikłaniach, co niestety utrudnia wczesną diagnozę i podjęcie skutecznego leczenia. Właśnie dlatego tak ważne są regularne badania profilaktyczne.
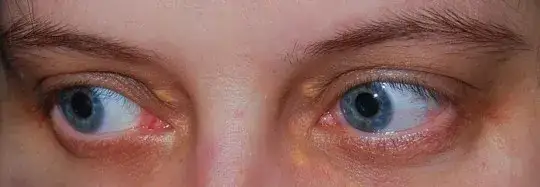
Innym, równie charakterystycznym sygnałem, może być rąbek starczy rogówki. To białawy lub szarawy pierścień, który pojawia się wokół tęczówki oka. Choć często występuje u osób starszych jako naturalny objaw starzenia, u osób młodszych (przed 40. rokiem życia) może być silnym wskaźnikiem hipercholesterolemii i wymaga dalszej diagnostyki.
- Ból w klatce piersiowej (dławica piersiowa): Często pojawia się podczas wysiłku fizycznego i ustępuje w spoczynku. Może być sygnałem choroby niedokrwiennej serca, spowodowanej zwężeniem naczyń wieńcowych przez blaszki miażdżycowe.
- Ból nóg podczas chodzenia (chromanie przestankowe): Ból, skurcze lub uczucie ciężkości w łydkach, udach czy pośladkach, które pojawiają się podczas marszu i ustępują po krótkim odpoczynku. To znak, że tętnice w nogach są zwężone miażdżycą.
- Osłabienie i zmęczenie: Choć niespecyficzne, mogą być związane z niedokrwieniem różnych narządów, w tym mięśni, co jest konsekwencją słabego przepływu krwi.
- Zaburzenia widzenia: Mogą wynikać z niedokrwienia siatkówki oka, spowodowanego zmianami miażdżycowymi w drobnych naczyniach krwionośnych.
Kiedy objawy oznaczają poważne kłopoty? Symptomy zaawansowanej miażdżycy
Gdy zaburzenia lipidowe są ignorowane przez długi czas, prowadzą do rozwoju miażdżycy, a jej zaawansowane stadium manifestuje się objawami, które powinny wzbudzić nasz natychmiastowy niepokój. Ból w klatce piersiowej, który jest stały, nasilający się, promieniujący do lewej ręki, żuchwy czy pleców, może być sygnałem zawału serca. Dławica piersiowa, czyli ból pojawiający się podczas wysiłku, to już ostrzeżenie, że serce nie otrzymuje wystarczającej ilości tlenu z powodu zwężonych tętnic wieńcowych. Nigdy nie należy lekceważyć tego typu dolegliwości i zawsze w takiej sytuacji należy szukać pilnej pomocy medycznej.
Innym poważnym sygnałem jest chromanie przestankowe. Jak już wspomniałam, to ból nóg, który pojawia się podczas chodzenia i ustępuje w spoczynku. Jest to klasyczny objaw niedokrwienia kończyn dolnych, wynikający z zaawansowanej miażdżycy tętnic. Nieleczone chromanie przestankowe może prowadzić do martwicy tkanek i w skrajnych przypadkach nawet do konieczności amputacji kończyny. To wyraźny sygnał, że naczynia krwionośne są w złym stanie i wymagają pilnej interwencji.
Nagłe zawroty głowy, problemy z widzeniem, osłabienie jednej strony ciała, trudności w mówieniu czy nagłe zaburzenia równowagi te objawy mogą być skutkiem zaawansowanych zmian miażdżycowych w naczyniach krwionośnych doprowadzających krew do mózgu. Mogą one świadczyć o przemijającym ataku niedokrwiennym (TIA) lub nawet o udarze mózgu. To stany zagrożenia życia, które wymagają natychmiastowej pomocy medycznej. Rozwój miażdżycy w innych obszarach ciała może również prowadzić do niedokrwienia nerek, jelit czy innych narządów, co manifestuje się różnorodnymi, często trudnymi do zdiagnozowania dolegliwościami.
Jak potwierdzić diagnozę? Kluczowe badanie, które rozwieje wątpliwości
Skoro objawy zaburzeń lipidowych są często ukryte lub pojawiają się dopiero w zaawansowanym stadium, kluczowe staje się badanie profilaktyczne. Podstawowym badaniem diagnostycznym jest lipidogram, inaczej nazywany profilem lipidowym. To proste badanie krwi, które pozwala ocenić stężenie czterech kluczowych parametrów: cholesterolu całkowitego (TC), frakcji LDL („złego” cholesterolu), frakcji HDL („dobrego” cholesterolu) oraz trójglicerydów (TG). Regularne wykonywanie lipidogramu, zwłaszcza po 30. roku życia, jest niezwykle ważne dla wczesnego wykrycia problemu.
Warto wiedzieć, że przygotowanie do badania lipidogramu uległo zmianie. Obecnie, zgodnie z najnowszymi wytycznymi, nie zawsze wymaga ono bycia na czczo. Można je wykonać po posiłku, chyba że lekarz zaleci inaczej, na przykład w sytuacji, gdy podejrzewa się bardzo wysokie stężenie trójglicerydów. W takim przypadku, dla dokładniejszej oceny, zaleca się powstrzymanie od jedzenia przez 9-12 godzin przed pobraniem krwi. Zawsze jednak warto dopytać swojego lekarza lub laboratorium o szczegółowe wytyczne.
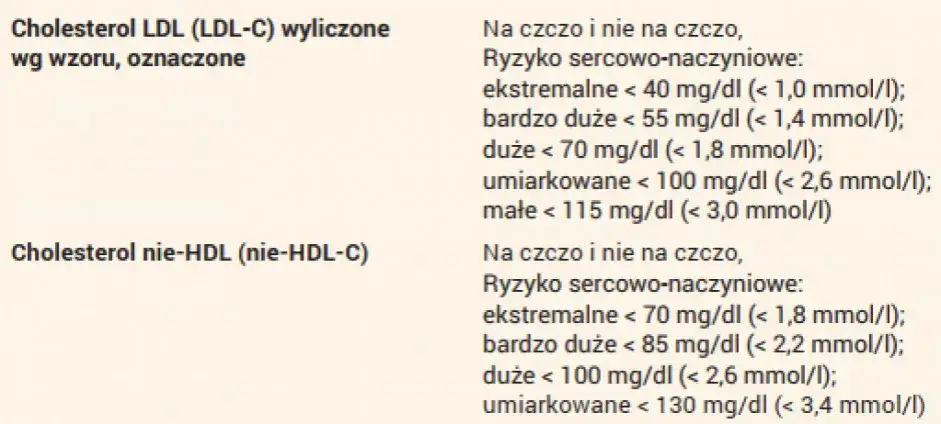
Poniżej przedstawiam aktualne normy dla poszczególnych frakcji cholesterolu i trójglicerydów w Polsce, zgodnie z wytycznymi z 2024 roku. Pamiętajmy, że są to wartości orientacyjne dla osób o niskim ryzyku sercowo-naczyniowym. Dla osób z grupy wysokiego ryzyka (np. po zawale, z cukrzycą, nadciśnieniem) normy, zwłaszcza dla cholesterolu LDL, są znacznie bardziej restrykcyjne i powinny być ustalane indywidualnie z lekarzem.
| Parametr lipidowy | Norma dla niskiego ryzyka | Uwagi |
|---|---|---|
| Cholesterol całkowity (TC) | < 190 mg/dl | |
| Cholesterol LDL | < 115 mg/dl | Dla osób z wysokim ryzykiem normy są znacznie niższe, np. < 55 mg/dl lub < 40 mg/dl |
| Cholesterol HDL | > 40 mg/dl (mężczyźni), > 45 mg/dl (kobiety) | Im wyższy, tym lepiej |
| Trójglicerydy (TG) | Na czczo: < 100 mg/dl, nie na czczo: < 125 mg/dl | Zaostrzone normy |
Skąd biorą się problemy z cholesterolem? Główne przyczyny i czynniki ryzyka
Zaburzenia lipidowe mogą mieć różne podłoże. Wyróżniamy przyczyny pierwotne, które są uwarunkowane genetycznie, takie jak na przykład hipercholesterolemia rodzinna. W tych przypadkach, mimo zdrowego stylu życia, poziom cholesterolu może być bardzo wysoki. Jednak znacznie częściej mamy do czynienia z przyczynami wtórnymi (nabytymi), które są bezpośrednio związane z naszym stylem życia, dietą oraz współistniejącymi chorobami. To właśnie na te czynniki mamy największy wpływ.
Dieta odgrywa kluczową rolę w kształtowaniu naszego profilu lipidowego. Produkty, które najszybciej podnoszą „zły” cholesterol (LDL) oraz trójglicerydy, to przede wszystkim te bogate w tłuszcze nasycone i tłuszcze trans. Znajdziemy je w czerwonym mięsie, pełnotłustym nabiale, maśle, smalcu, a także w wielu przetworzonych produktach, takich jak ciastka, wyroby cukiernicze, fast foody czy margaryny twarde. Dodatkowo, nadmierne spożycie cukrów prostych (słodzone napoje, słodycze) również przyczynia się do wzrostu poziomu trójglicerydów i niekorzystnie wpływa na metabolizm lipidów.
- Cukrzyca typu 2: Niekontrolowana cukrzyca często idzie w parze z dyslipidemią, prowadząc do tzw. dyslipidemii cukrzycowej, charakteryzującej się wysokimi trójglicerydami i niskim HDL.
- Niedoczynność tarczycy: Hormony tarczycy odgrywają ważną rolę w metabolizmie cholesterolu. Ich niedobór może prowadzić do wzrostu poziomu cholesterolu LDL.
- Przewlekła choroba nerek: Uszkodzone nerki mają trudności z prawidłowym metabolizowaniem i wydalaniem tłuszczów, co może skutkować dyslipidemią.
- Zespół metaboliczny: To zbiór powiązanych ze sobą czynników ryzyka, takich jak otyłość brzuszna, nadciśnienie, podwyższony poziom cukru i zaburzenia lipidowe, które znacząco zwiększają ryzyko chorób serca.
Oprócz diety i chorób, istotne znaczenie mają także inne elementy naszego stylu życia. Niska aktywność fizyczna sprzyja otyłości i obniża poziom „dobrego” cholesterolu HDL. Otyłość, zwłaszcza brzuszna, jest silnie związana z niekorzystnym profilem lipidowym i opornością na insulinę. Nadużywanie alkoholu, szczególnie w dużych ilościach, może prowadzić do znacznego wzrostu poziomu trójglicerydów. Nie można również zapomnieć o paleniu papierosów, które nie tylko uszkadza ściany naczyń krwionośnych, ale także obniża poziom HDL i zwiększa utlenianie LDL, czyniąc go bardziej szkodliwym.
Konsekwencje zignorowania problemu: co grozi, jeśli nie podejmiesz działania?
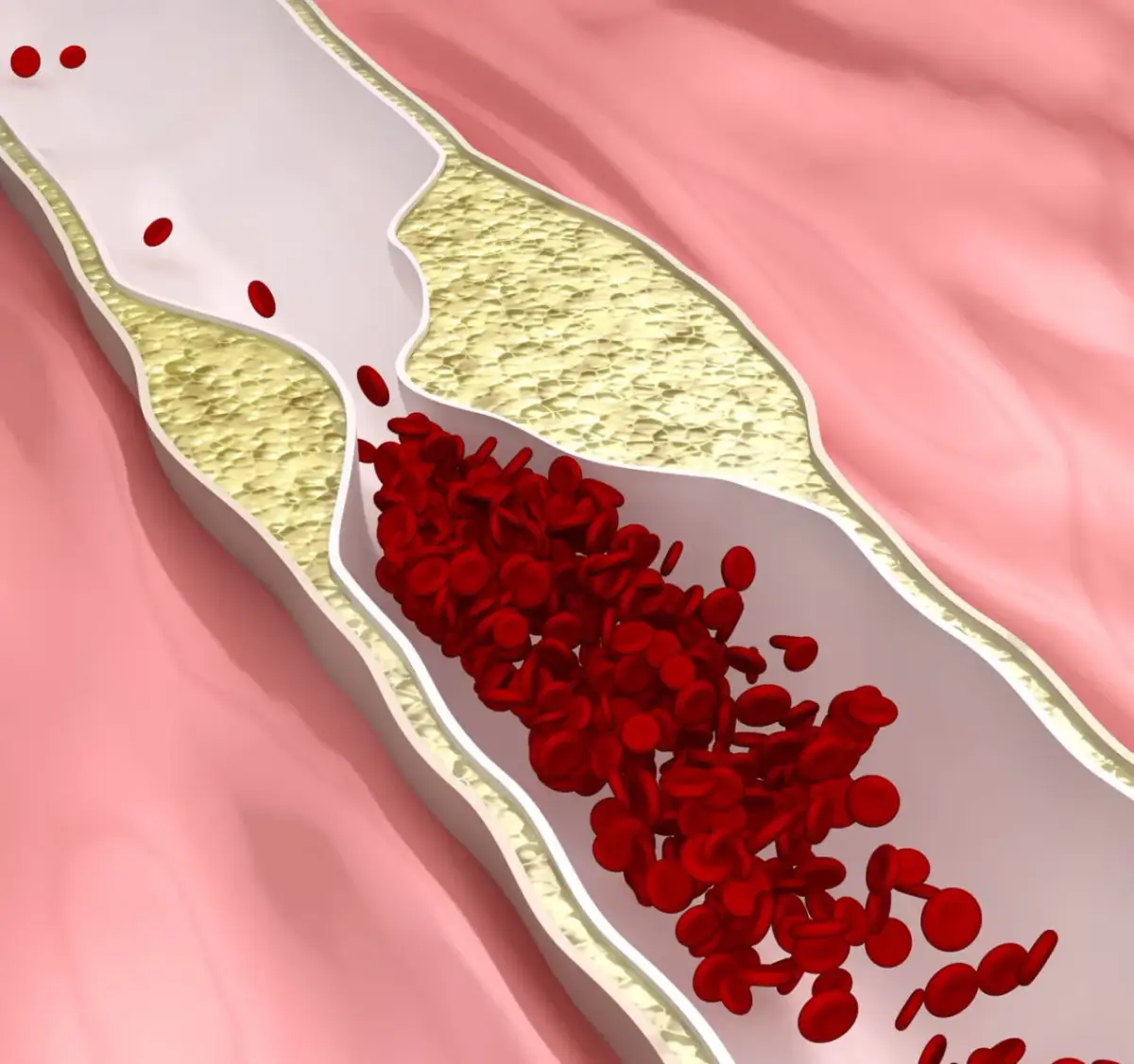
Ignorowanie zaburzeń lipidowych to prosta droga do rozwoju miażdżycy. To przewlekła choroba, w której na wewnętrznych ścianach tętnic odkładają się blaszki miażdżycowe, zbudowane głównie z cholesterolu i innych substancji. Proces ten jest cichy i postępuje latami, prowadząc do zwężenia i usztywnienia tętnic. W efekcie krew ma coraz trudniejszą drogę do pokonania, a narządy otrzymują mniej tlenu i składników odżywczych. Miażdżyca jest podłożem większości poważnych chorób układu krążenia.
Najpoważniejszymi i często śmiertelnymi konsekwencjami długotrwałej, nieleczonej dyslipidemii i miażdżycy są zawał serca i udar mózgu. Zawał serca następuje, gdy blaszka miażdżycowa w tętnicy wieńcowej pęka, tworzy się zakrzep, który całkowicie blokuje przepływ krwi do części mięśnia sercowego, prowadząc do jego martwicy. Podobnie, udar mózgu jest wynikiem zablokowania lub pęknięcia naczynia krwionośnego w mózgu, co prowadzi do uszkodzenia komórek nerwowych. Oba te stany stanowią bezpośrednie zagrożenie życia i są głównymi przyczynami zgonów na świecie.
Warto również wspomnieć, że skrajnie wysokie poziomy trójglicerydów we krwi, przekraczające często 500-1000 mg/dl, mogą prowadzić do ostrego zapalenia trzustki. Jest to bardzo poważny stan zapalny trzustki, który objawia się silnym bólem brzucha, nudnościami, wymiotami i wymaga natychmiastowej hospitalizacji. Ostre zapalenie trzustki może być stanem zagrażającym życiu i jest kolejnym dowodem na to, że zaburzenia lipidowe nie są problemem, który można lekceważyć.
Masz niepokojące objawy lub złe wyniki? To pierwszy krok do odzyskania kontroli
Jeśli zaobserwowałaś u siebie którykolwiek z niepokojących objawów, takich jak żółtaki, rąbek starczy rogówki, bóle w klatce piersiowej czy chromanie przestankowe, lub otrzymałaś nieprawidłowe wyniki lipidogramu, nie zwlekaj i niezwłocznie skonsultuj się z lekarzem. Wczesna interwencja jest kluczowa dla zapobiegania poważnym powikłaniom. Lekarz pomoże Ci zinterpretować wyniki, oceni Twoje indywidualne ryzyko sercowo-naczyniowe i zaplanuje odpowiednie dalsze postępowanie.
Pamiętaj, że zmiana stylu życia jest fundamentem leczenia zaburzeń lipidowych i często pierwszym, a zarazem najważniejszym krokiem do poprawy wyników lipidogramu. Wprowadzenie zdrowszej diety, bogatej w warzywa, owoce, pełnoziarniste produkty i zdrowe tłuszcze roślinne, ograniczenie spożycia tłuszczów nasyconych i trans oraz cukrów prostych, a także regularna aktywność fizyczna, mogą zdziałać cuda. Nawet niewielkie zmiany mogą przynieść znaczące korzyści dla Twojego zdrowia.W niektórych przypadkach, gdy zmiany w stylu życia nie przynoszą wystarczających efektów lub ryzyko sercowo-naczyniowe jest bardzo wysokie, lekarz może zalecić włączenie leczenia farmakologicznego. Najczęściej stosowanymi lekami są statyny, które skutecznie obniżają poziom cholesterolu LDL. Nowoczesne podejście do terapii zaburzeń lipidowych zawsze łączy farmakoterapię ze zmianami w stylu życia, ponieważ tylko takie kompleksowe działanie gwarantuje najlepsze i najtrwalsze rezultaty.